Cirugía
Linfadenectomías axilares e inguinales
Resultados
El 90% de la serie se ubicó entre la quinta y sexta década de la vida. El género femenino y masculino se presentó en la misma cantidad. Ocho pacientes fueron sometidos a disecciones axilares y dos a inguinales. En toda la serie se solicitó tomografía de la región ganglionar comprometida y del tórax. Nueve pacientes presentaron masas en región axilar o inguinal. Todos ellos sometidos a linfadenectomías axilares o inguinales terapéuticas. En una enferma se ejecutó una disección axilar electiva por un carcinoma adenoideo quístico en antebrazo, recidivado en múltiples oportunidades e intervenido en otro centro hospitalario. Sin adenopatías palpables (ver Tabla). Dos de las disecciones axilares fueron totales y el resto limitadas. Todas las inguinales fueron superficiales. 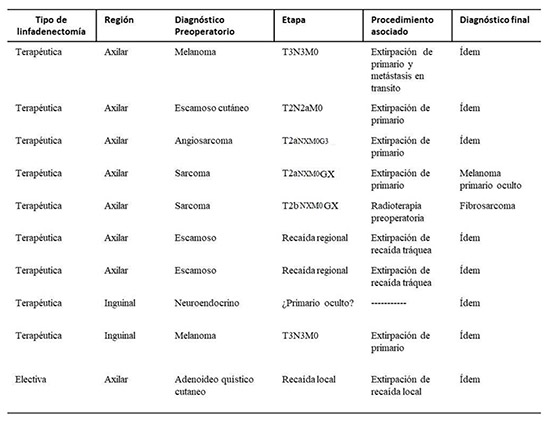
Tabla. Distribución de los pacientes de la serie, según el tipo de linfadenectomía, cuenca ganglionar intervenida, procedimiento asociado, etapa tumoral y diagnósticos pre y postoperatorio. Tabla propia del autor principal. Cuatro procedimientos terapéuticos estuvieron determinados por masas surgidas sobre la cuenca ganglionar respectiva, tres axilares y una inguinal, sin un aparente tumor primario en otra localización. Todos se acompañaron de toma de biopsia incisional preoperatoria, siguiendo el eje mayor del miembro. Un paciente poseía el antecedente de radioterapia externa por una lesión maligna en región axilar de histología desconocida, extirpada en otro centro hospitalario hace cuarenta años, recibió radioterapia. La nueva biopsia indicó angiosarcoma. El reporte patológico preoperatorio de los otros dos axilares fue señalado solo como sarcomas (ver Figura 1a-c). En cuanto a la clasificación por etapas, dos fueron catalogados como T2a y uno T2b, todos NX. El angiosarcoma se clasificó como G3 y los otros GX. El inguinal fue señalado como sospechoso de tumor neuroendocrino. Uno de los sarcomas fue remitido a radioterapia preoperatoria ante el extenso compromiso de los vasos axilares para brindar un intento de cirugía preservadora. El resto fue sometido a la extirpación del tumor y a la linfadenectomía terapéutica respectiva como procedimientos de primera intención. 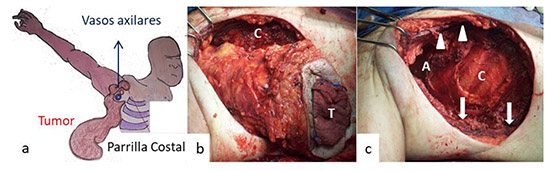
Figura 1. Esquema y fotos de paciente sometido a extirpación de extensa neoplasia sobre la cuenca ganglionar axilar seguido de linfadenectomía terapéutica por contigüidad. a) Vasos axilares rodeados por la neoplasia. b) Resección de la neoplasia. T blanca, tumor axilar. Letra C blanca, parrilla costal. c) Área de defecto quirúrgico. Letra A blanca, región axilar. Puntas de flecha blanca, musculo pectoral mayor y flechas blancas, musculo dorsal anch. El reporte histológico inicial fue señalado como sarcoma y el definitivo postoperatorio como melanoma metastasico. Esquema y fotos propias del autor principal. Los otros cinco procedimientos terapéuticos estuvieron relacionados a metástasis palpables en la cuenca ganglionar respectiva, de un tumor primario identificado por biopsia preoperatoria. Tres neoplasias cutáneas; un carcinoma escamoso de antebrazo y dos melanomas cutáneos en hombro y primer dedo de pie. Las otras dos intervenciones se relacionaron con recaídas de carcinomas escamosos en orificio de traqueotomías postlaringectomías. La evidencia de una profundidad de invasión entre 2 a 4mm determinó que ambos melanomas fueran catalogados como T3. La aparición de un plastrón ganglionar voluminoso los señalo como N3. El primero se asoció con una metástasis en tránsito y el último con ulceración del primario (ver Figura 2a-d). El carcinoma escamoso cutáneo se clasificó como T2 por tratarse de una lesión de más de 2cms y N2a por la adenopatía axilar de 6cms. Además de la linfadenectomía, se practicó la extirpación de los primarios, de las metástasis en tránsito y de las recaídas. 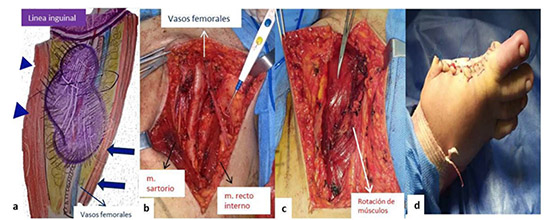
Figura 2. Esquema y fotos de paciente con diagnostico preoperatorio de melanoma en primer dedo de pie izquierdo con metástasis a región inguinal. a) Punta de flechas azules, musculo sartorio. Flechas azules, musculo recto interno. b) Linfadenectomía inguinal. c) Rotación de músculos sobre vasos femorales. d) Extirpación del tumor primario. Esquema y fotos del autor principal. Los reportes de anatomía patológica definitivos de las cuencas ganglionares, confirmaron la presencia de los tipos histológicos identificados preoperatoriamente en los tumores cutáneos descritos, en las recaídas de los orificios de traqueotomía, en los dos sarcomas y en el tumor neuroendocrino. Uno de los pacientes con aparente sarcoma axilar resulto tratarse de una metástasis de melanoma oculto. Se verifico el carcinoma adenoideo quístico en la re-extirpación de la neoplasia adenoidea quística y se obtuvieron 8 ganglios sin metástasis en la linfadenectomía electiva. La mitad de la casuística presento complicaciones relacionadas con el procedimiento. El extenso compromiso de la piel por el angiosarcoma, determinó la movilización de un segmento del musculo dorsal ancho para cubrir los vasos principales de la cuenca ganglionar respectiva ante la dificultad para el cierre cutáneo. Otro paciente durante la linfadenectomía presento sección accidental de la vena axilar, sin embargo la ubicación del sitio de la herida permitió el drenaje venoso colateral por los vasos escapulares inferiores, no desarrollando edema de la extremidad comprometida (Figura 3a y b). Una disección axilar y las dos inguinales presentaron seromas con dehiscencia parcial de las heridas. No hubo hematomas, ni linfedemas.
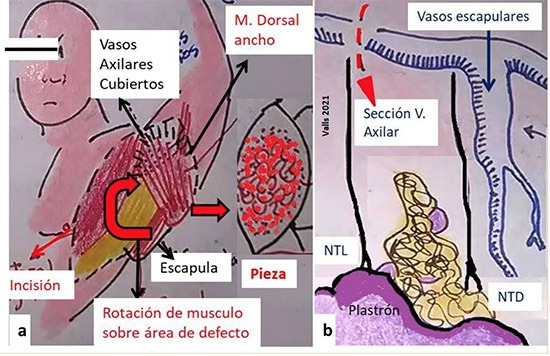 Figura 3. Esquemas de complicaciones intraoperatorias. a) Ante la extirpación de extenso angiosarcoma con compromiso cutáneo, fue necesario cubrir los vasos axilares con parte del musculo dorsal ancho. b) Durante resección de plastrón ganglionar axilar por recaída de cáncer laríngeo en orificio de traqueostomía, hubo una sección accidental de la vena axilar cercana a la parrilla costal. El drenaje venoso por los vasos escapulares inferiores, evitó el edema del miembro superior. NTL, nervio torácico largo. NTD, nervio torácico dorsal. Esquema propio del autor principal. Todos fueron remitidos a tratamiento adyuvante. Los melanomas recibieron inmunoterapia. Los carcinomas escamosos, los sarcomas y el carcinoma adenoideo quístico con radioterapia externa y quimioterapia. En el tumor neuroendocrino se inició la búsqueda del primario en vías digestivas y continuó con adyuvancia. El paciente con carcinoma escamoso en antebrazo y el sarcoma que recibió radioterapia externa preoperatoria, requirieron la realización de amputaciones del cuarto anterior o desarticulaciones interescapulotorácica por la persistencia con progresión postadyuvancia en el primero y la pobre respuesta neoadyuvante en el segundo (Figura 4a-d). 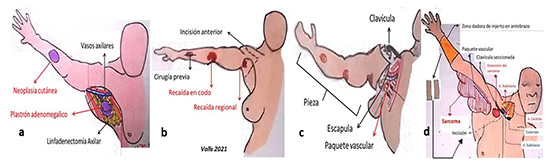 Figura 4. Pacientes sometidos a resección del cuarto anterior por persistencia de enfermedad neoplásica. a) Extirpación de tumor cutáneo escamoso de antebrazo y linfadenectomía axilar. b) Persistencia con progresión tumoral posterior a quimioterapia y radioterapia adyuvante. c) Resección del cuarto anterior. d) Otro enfermo con sarcoma de región braquial persistente posterior a intento de preservación de miembro con radioterapia preoperatoria. Se realizó desarticulación de hombro más linfadenectomía axilar por contigüidad, con línea anterior de la incisión por encima de la emergencia de los vasos axilares en la clavícula. Injertos cutáneos del antebrazo sobre área de defecto extensa en la herida quirúrgica. Esquema propio del autor principal. La mitad de la serie falleció por metástasis a distancia en pulmón; aquellos con melanomas de la región axilar, las dos recaídas de la estoma traqueal y la recidiva del sarcoma sometido a amputación del cuarto anterior. |