Pediatría
Enfermedad de Huntington infantil en paciente escolar. A propósito de un caso
Caso clínico
Escolar
femenina de 10 años de edad, con antecedente de enfermedad de Huntington cuya madre
refirió inicio de enfermedad actual dos semanas antes de su consulta, posterior
a movimientos y mordida involuntario, evidenció solución de continuidad en
labio inferior con exposición de piezas dentales. Dos semanas posteriores a
inicio de enfermedad actual, se asoció fiebre cuantificable de 39 º C (2
episodio/día) de difícil manejo. En vista de progresión de la lesión acudió al
Hospital Universitario de Caracas donde se decide su ingreso.
Antecedentes prenatales y obstétricos:
obtenida por parto instrumental (fórceps) por distocia de dilatación a las 38
semanas de gestación, con trabajo de parto prolongado de 17 horas. Neonatales: peso al nacer 2 300
g, talla al nacer: 47 cm, no respiró ni lloró espontáneamente al nacer, ingresó
a unidad de terapia intensiva neonatal con diagnóstico de asfixia perinatal
donde permaneció 5 días. Desarrollo: alcanzó hitos del desarrollo psicomotor
acorde a edad hasta los 6 años, con pérdida progresiva y posterior de los
mismos, hasta la discapacidad intelectual profunda. Antecedentes familiares:
padre fallecido a los 41 años con diagnóstico de enfermedad de Huntington.
Antecedentes personales: diagnóstico de epilepsia estructural, crisis focal
motora con alteración del estado de consciencia y evolución a crisis bilaterales
tónicas a los 6 años de edad. Diagnóstico de enfermedad de Huntington en 2017,
por prueba genética con 125 repeticiones. Hospitalización previa en 2017
durante 21 días, con diagnóstico de estatus epiléptico
supra refractario; del cual egresó con tratamiento a base de levetiracetam (50
mg/kg/día), ácido valproíco (30 mg/kg/día), oxcarbamazepina (20 mg/kg/día),
risperidona (0,03 mg/kg/día), clonazepam (0,5 mg/kg/día).
Al momento del ingreso el paciente presentó
signos vitales: (tabla 1) frecuencia cardiaca: 120 lpm, frecuencia
respiratoria: 25 rpm, saturación de oxígeno: 98 % aire ambiente (a/a), presión
arterial: 100/60 mmHg. Peso: 19 500 kg, talla: 127 cm, P/E: Estables
condiciones generales, piel con turgor y elasticidad disminuida, escoriaciones
de superficie limpia, costras hemáticas en hemicara derecha, lesiones
ulcerativas por presión en cara interna de muslo de miembro inferior derecho,
región maleolar izquierda y codo izquierdo. En boca solución de continuidad en
labio inferior con bordes eritematosos y exposición de piezas dentales
(incisivos y caninos) (figura 1), extremidades simétricas, hipotróficas, con
edema grado I, activa, vigil, poco resonante, se mantenía en decúbito dorsal
con extremidades superiores en semiflexión y abducidas con manos en puño,
extremidades inferiores en semiflexión con rotación externa. Tronco axial con
cabeza alineada, se evidenciaron movimientos tipo balismo a predominio de
extremidades inferiores, miembros superiores flexionados, aducidos. Tono
aumentado, fuerza muscular IV/V de manera global, ausencia de marcha.
Sensibilidad no evaluable, poca colaboración al examen físico, lenguaje con
emisión de sonidos guturales con intensión comunicativa. Cognitivoadaptativo no
resonante, estable poco contacto visual con el examinador, respondía al llamado
por su nombre, no obedecía órdenes, mantenía uso de pañal. Tabla 1. Signos vitales y percentiles antropométricos de ingreso. 
 Figura 1. Imagen al ingreso
Ante los hallazgos clínicos, se ingresó en
área de hospitalización, con los diagnósticos: 1. IPPB: úlcera sobreinfectada
en labio inferior, 2. Enfermedad de Huntington: 2.1. Epilepsia estructural,
2.2. Discapacidad intelectual profunda, 2.3. Hipertonía distal con hipotonía
axial, 2.4. Déficit neurosensorial auditivo-visual a/d, 3. Desnutrición
proteico-calórica crónica, 4. Estreñimiento funcional, 5. Inmunizaciones
incompletas según SVPP. Se indicó dieta líquida con antibioticoterapia a base
de vancomicina (60 mg/kg/día) y ceftriaxone (75 mg/kg/día) y ketoprofeno (5
mg/kg/día) SOS dolor. Laboratorios reportaron glóbulos blancos: 8 400 10^3/uL,
neutrófilos: 56 %, linfocitos: 33 %, monocitos: 10 %. Hemoglobina: 9,3 g/dL,
hematocrito: 29,2 %, plaquetas: 254.000 10^3/uL, Glicemia: 74 mg/dL,
creatinina: 0,8 mg/dL, urea: 18 mg/dL. ALT: 64 U/L, AST: 44 U/L, PT: 12 seg/
12, PTT: 29 seg /28. Se consultó
con el servicio de Otorrinolaringología (ORL) quienes realizaron rafia de labio
inferior, sugiriendo dieta absoluta por 12 horas, antibioticoterapia a base de
vancomicina (60 mg/kg/día) y cefotaxime (150 mg/kg/día) para dar cobertura a
gérmenes de piel y de esfera ORL, cura diaria e interconsulta con Cirugía
Plástica. Fue reevaluado el 01/01/18 por Servicio de ORL quienes evidenciaron
perdidas de las suturas. Así mismo, en interconsulta con servicio de
Dermatología evidenciaron úlceras por presión no sobre infectadas en región
lumbosacra e indicaron colchón anti escaras y bolsas de alpistes para sitios
afectos. En interconsulta con servicio de Odontología pediátrica se planteó
realizar edéntula total en vista de malas condiciones bucales dadas por caries
grado cuatro, mala higiene bucal y patología de base. Además, fue evaluada por
servicio de Neurología pediátrica quien indicó aumentar dosis de risperidona
con el objetivo de disminuir movimientos involuntarios. El 11/01/18 fue evaluada por los servicios
de Cirugía Maxilofacial, sugiriendo extracción parcial de edéntula con cierre
de la lesión. Servicio de Cirugía Plástica sugirió realizar reconstrucción,
terapia con toxina botulínica y uso de protector bucal. En
laboratorios control se reportaron (19/01/18) glóbulos blancos: 7 800 10^3/uL,
neutrófilos: 67 %, linfocitos: 22 %, monocitos: 10,6 %, hemoglobina: 10.2 g/dL,
hematocrito: 32.2 %, plaquetas: 336 000 10^3/uL. Glicemia: 68 mg/dL,
creatinina: 0.5 mg/dL urea: 23 mg/dL, ALT: 18 U/L, AST: 29 U/L, PT: 12,1 seg/11, PTT 33,4 seg/30,
fibrinógeno 237 mg/dL, colesterol: 134 mg/dL. Triglicéridos: 40 mg/dL,
proteínas totales: 6 g/dL, albumina: 3,4 g/dL, Globulina: 2,6 g/dL, Relación
A/G 1,31 g/dL, VDRL no reactivo, HIV negativo.
Después de 1 mes de estancia hospitalaria y
de abordar en reuniones interdisciplinarias, el mejor plan terapéutico para la
paciente, el Servicio de Cirugía Maxilofacial procedió a intervención
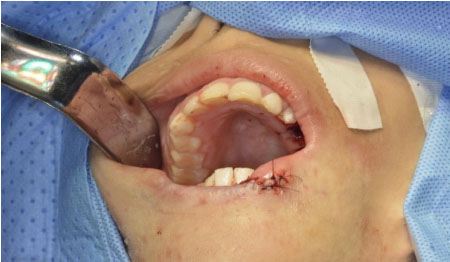
quirúrgica el día 31/01/2018, realizando queiloplastia y exodoncias múltiples.
(figura 2). Se indicó dieta líquida y fría, antibioticoterapia a base de
ampicilina/sulbactam (150 mg/kg/día), higiene bucal y evitar esfuerzos físicos.
Sin embargo, para el 02/02/18 tuvo pérdidas de las suturas, por lo que fue
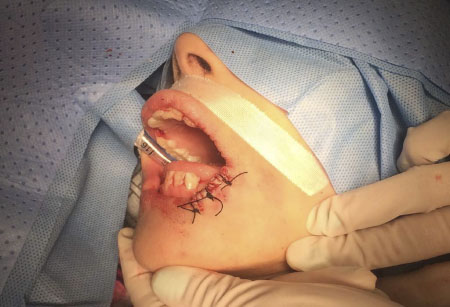
reintervenida el 05/02/18 realizándose reforzamiento de las mismas, con mejoría
clínica. (figura 3). Para el día 12/02/18 presentó en horas de la noche falla
respiratoria por broncoaspiración, con exitus
letalis. 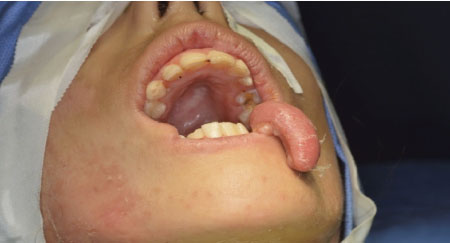
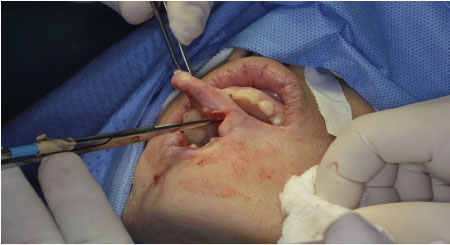
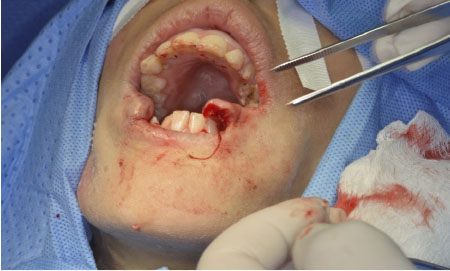
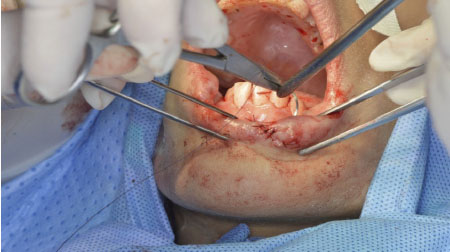
Figura 2. Queiloplastia y exodoncias múltiples
![]()
Figura 3. Imágenes durante evolución y reintervención quirúrgica. Rodríguez Pupo JM, Díaz Rojas YV, Rojas Rodríguez Y, Rodríguez Batista Y, Núñez Arias E
|