Infectología
Cisticercosis
Diagnóstico
La tomografía axial computada (TAC) y la resonancia magnética (RM) son capaces de detectar los hallazgos característicos o altamente sugestivos de cisticercosis del SNC en más del 80% al 90% de los casos 4,7,8,9 y son muy útiles en el seguimiento de la respuesta al tratamiento, pero la sensibilidad de cada método depende principalmente del estadio y ubicación anatómica de la enfermedad.
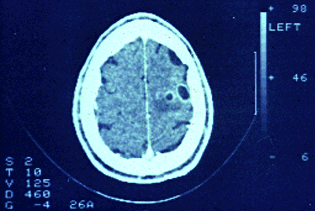
Tomografía axial computarizada de corteza cerebral, mostrando dos lesiones quísticas parenquimatosas con marcado edema, en región frontoparietal izquierda. Es evidente la presencia de reforzamiento perilesional en anillo posterior a la administración de contraste yodado, lo cual sugiere la ocurrencia de cambios involutivos en la lesión.
Mientras la TAC y la RM son equivalentes para la detección de la mayoría de los quistes parenquimatosos y granulomas, la RM es mejor para documentar aquellas lesiones quísticas ubicadas en la fosa posterior, el tallo cerebral, el espacio subaracnoideo supratentorial o dentro de los ventrículos cerebrales. Las lesiones calcificadas -evidenciables en la TAC pero no en la RM- pueden ser altamente específicas cuando revelan un patrón de calcificación típico. Además, el aspecto de la lesión en la TAC puede servir para diferenciar los granulomas cistitercósicos de otros tipos de granulomas. El uso de medios de contraste intravenoso (contraste yodado para la TAC y el gadolinio-ácido dietilén-triamino-penta-acético para la RM), permite a ambas técnicas detectar granulomas parenquimatosos activos, mediante el reforzamiento de la lesión 4,7,8.
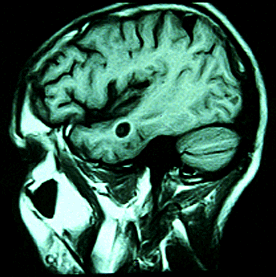
Resonancia magnética nuclear en fase T1, mostrando la presencia de una lesión parenquimatosa quística, única, de baja intensidad, ubicada en la región temporal izquierda. La ausencia de edema e inflamación perilesional indica la existencia de una larva viable.
En base a su mayor disponibilidad, simplicidad y menor costo, la TAC parece una razonable elección para el estudio inicial del paciente. La RM debe usarse cuando es factible la existencia de lesiones "silentes" a la TAC, o cuando un diagnóstico diferente al de cisticercosis del SNC está siendo también considerado.
La sospecha diagnóstica de cisticercosis del SNC puede fortalecerse con la detección de anticuerpos específicos que indiquen exposición previa a antígenos de T. solium, y la ausencia de tales anticuerpos tiene un alto valor predictivo para afecciones neurológicas no-cisticercósicas. Sin embargo, ante la presencia de imágenes características en la TAC o la RM, una reacción serológica negativa no necesariamente excluye el diagnóstico de cisticercosis.
Desafortunadamente, otras infecciones helmínticas, particularmente aquellas ocasionadas por otros céstodes, pueden resultar en la producción de anticuerpos circulantes que reaccionan en forma cruzada con los antígenos de T. solium en algunos ensayos diagnósticos. Tales reacciones falsas positivas pueden ser reducidas grandemente -a expensas de una reducción importante en la sensibilidad de la reacción- cuando se utiliza LCR en vez de suero.
La técnica diagnóstica del inmunoensayo enzimático (ELISA) convencional que utiliza antígenos crudos o parcialmente purificados, ha sido la prueba inmunodiagnóstica más ampliamente utilizada. Su sensibilidad total es de aproximadamente 75% cuando solo el SNC está involucrado. La reciente demostración de que antígenos de cisticercos de Taenia crassiceps, los cuales son relativamente fáciles y baratos de obtener en grandes cantidades en el laboratorio, pueden ser utilizados como substitutos de aquellos de T. solium en diversas técnicas diagnósticas específicas (ELISA, Western Blott y Fijación del Complemento), permitiría implementar más fácilmente dichos procedimientos aun en laboratorios de recursos limitados de países en vías de desarrollo 9,10.
La prueba del blotting inmuno-enzimático de transferencia (EITBA), la cual utiliza una fracción purificada de glucoproteina obtenida del líquido de los quistes parasitarios, está diseñada para superar el problema de las reacciones cruzadas. Las evaluaciones iniciales han mostrado que el EITBA es 100% específico cuando se usa LCR. Aunque su sensibilidad en pacientes con lesiones múltiples ha sido consistentemente más del 90%, en los pacientes con quistes únicos -que es la situación encontrada en 75% o más de todos los niños con neurocisticercosis parenquimatosa- o en aquellos casos con lesiones únicas calcificadas, la sensibilidad del EITBA puede ser tan baja como del 28%. En más de un tercio de todos los pacientes con cisticercosis del SNC, los anticuerpos no son detectados en el suero con este método 11,12.
Una serología negativa para cisticercos en suero o en LCR tiene un alto valor predictivo para las afecciones neurológicas no-cisticercósicas; sin embargo, debe enfatizarse que ante la presencia de una TAC o una RM características, una prueba serológica negativa nunca excluye el diagnóstico de cisticercosis. |