Medicina interna
Monitorización ambulatoria de la presión arterial (MAPA) Aplicaciones clínicas y valor diagnóstico
Interpretación de resultados del MAPA
La
interpretación de los resultados del MAPA va más allá de un simple valor
promedio, abarcando umbrales de normalidad, fenotipos de HTA con análisis
detallado de los patrones circadianos.
Valores de referencia y umbrales
Los
umbrales de corte para clasificar la PA obtenida por MAPA buscan traducir la
significancia pronóstica para decisiones clínicas individualizadas.
Las guías difieren ligeramente, pero los
valores promedio de PA ambulatoria son consistentemente más bajos que los
valores de PA de consultorio. Las guías americanas del 2017 y las guías
europeas de hipertensión de 2024 establecen los siguientes valores de
referencia para la PA ambulatoria, en comparación con otras mediciones:(17,18) 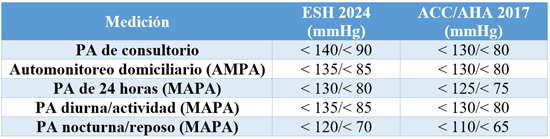
Sin embargo, adicionalmente, las guías
europeas de 2024 introducen un concepto novedoso al establecer un
"piso" de valores normales, clasificando la PA ambulatoria en rangos
(18)
- Presión no elevada (normotensión): < 115/65 mmHg (promedio 24h).
- Presión elevada (zona gris): 115-130/65-80 mmHg (promedio 24h).
- Hipertensión: >
130/80 mmHg (promedio 24h).
Para períodos específicos:
- Vigilia: >
135/85 mmHg indica hipertensión.
- Sueño: >
120/70 mmHg indica hipertensión.
Es fundamental recordar que la relación entre
la PA y los eventos cardiovasculares es continua, lo que dificulta la detección
de puntos de corte precisos que separen el riesgo bajo del alto. Sin embargo,
la PA nocturna, incluso cuando se analiza en tertiles (PA sistólica nocturna
<115 mmHg como referencia), muestra que los tertiles intermedios (115130
mmHg) y superior (>130 mmHg) aumentan el riesgo de eventos en un 32% y 52%
respectivamente. (4,14,15)
Fenotipos de hipertensión
El MAPA
complementa la medición clínica y es esencial para definir los fenotipos de
hipertensión que presentan una discordancia entre los valores de consultorio y
los ambulatorios.
- Hipertensión de bata blanca/hipertensión clínica aislada: Se define por PA elevada en el consultorio, pero valores normales
fuera de él, verificados por MAPA.
- Prevalencia y Riesgo: La
prevalencia de bata blanca varía, pero puede representar entre el 30 % y
el 40 % de la población hipertensa. El riesgo de eventos a futuro asociado
a la bata blanca es poco, en pacientes con bajo riesgo CV general, pero
no debe subestimarse. El riesgo de eventos cardiovasculares en pacientes
con bata blanca y con un cálculo de riesgo preexistente alto es 2,25
veces mayor que en normotensos con perfiles de riesgo similares, lo que
sugiere que el paciente bata blanca es un paciente hiperadrenérgico (6,10,12).
- Hipertensión enmascarada: se
define por PA normal en el consultorio, pero elevada fuera de él (por MAPA
o AMPA).
- Prevalencia y riesgo: la
prevalencia de hipertensión enmascarada es altamente variable,
generalmente baja (10 %-15 %) en poblaciones no seleccionadas, pero puede
alcanzar el 20 %-30 % cuando hay suficiente probabilidad pretest que
justifique el MAPA. La presencia de hipertensión enmascarada aumenta,
significativamente, la probabilidad de futuros eventos cardiovasculares.
Los datos sugieren que el riesgo asociado con la hipertensión enmascarada
puede ser similar al de la hipertensión sostenida (valores elevados tanto
en consultorio como en MAPA) (5,6,15).
- Hipertensión nocturna aislada: presión
normal durante el día, pero elevada durante el sueño. Se considera como un
subconjunto de la hipertensión enmascarada y conlleva un riesgo pronóstico
significativo, siendo la PA nocturna el predictor más fuerte de eventos
(14,15).
- Hipertensión sostenida:
Valores elevados tanto en el consultorio como en el MAPA. (11,12)
En un estudio de cohorte del Registro Español
de MAPA, la prevalencia de bata blanca fue del 29,1% y de hipertensión
enmascarada fue del 8,5 %. En pacientes con diabetes, la prevalencia de estos
fenotipos fue similar a la población sin diabetes, pero el riesgo de muerte CV
en pacientes diabéticos fue consistentemente mayor en todos los fenotipos
(incluida la normotensión). El MAPA es la mejor herramienta para el diagnóstico
de bata blanca e hipertensión enmascarada ((4,11)
Patrones nocturnos (dipping status)
El patrón
nocturno de PA, o dipping status, se refiere al descenso fisiológico de
la PA durante el sueño en comparación con los valores de vigilia. Este patrón
tiene un valor pronóstico fundamental.
Los cuatro patrones principales se clasifican
según la caída porcentual de la PA (generalmente estudiada a través de la
presión sistólica):
- Dipper normal: caída nocturna del 10 % al 20 % respecto
a los valores diurnos (6,14).
- Non-dipper (no dipper): caída nocturna menor al 10 %. Este patrón se asocia con un mayor
riesgo cardiovascular y cerebrovascular. Un metaanálisis encontró que el dipping
status normal en el MAPA es un factor protector contra eventos cardiovasculares
en pacientes con HTA primaria. Sin embargo, existe un porcentaje
importante (alrededor 20 % en algunas series de casos) de pacientes sin
hipertensión, presentan patrón non-dipper,
que no podría ser considerado en ese contexto como patológico(6,14)
- Over-dipper (dipper extremo): caída nocturna mayor al 20 %. Aunque menos común, una caída
excesiva también puede aumentar el riesgo, especialmente de ictus (6,14).
- Riser (patrón inverso): La PA
nocturna se eleva, o el cambio es negativo (aumento de PA nocturna con
respecto a la diurna). Este patrón es patológico en todos los casos y
confiere un riesgo cardiovascular aún mayor, con un aumento del riesgo de
accidente cerebrovascular hemorrágico (6,14).
Tanto los valores absolutos (en mmHg) de la PA
nocturna como el porcentaje de caída (valores relativos) son importantes
predictores de riesgo cardiovascular. Por ejemplo, en análisis de valores
relativos, el patrón reverse dipper confiere un 60 % más de riesgo
cardiovascular después de 20 años en comparación con el non-dipper, que
tiene un riesgo basal 10% superior (14,15,19).
Es importante destacar que la heterogeneidad
del comportamiento del grupo non-dipper,
puede limitar la reproducibilidad del dipping status, pues
aproximadamente el 40 % de los pacientes con tratamiento estable pueden cambian
de patrón (dipper/non-dipper) en un
segundo MAPA realizado meses después, lo cual se puede interpretar como
secundaria a la calidad y cantidad del sueño (que es una variable importante de
evaluar al momento de realizar el estudio) (12,14,20). Esto hace necesario una
interpretación amplía, con otras variables adicionales, que arroja el MAPA que
podrían dar más orientación acerca del riesgo CV con esta particularidad del
patrón non-dipper.
Carga de presión arterial (BPL)
La carga de
presión arterial (BPL, Blood Pressure Load) se define como el porcentaje
de lecturas en un estudio MAPA de 24 horas que se encuentran por encima de un
umbral específico, típicamente el límite superior de la PA ambulatoria normal
(en palabras llanas, es equivalente a cuantas veces se eleva la PA por encima
del umbral) (21)
La BPL se clasifica generalmente en:
- Normal: < 20 % de lecturas por encima del
umbral.
- Zona gris (intermedia): 20 %
a 40 %.
- Patológico: > 40 %.
Valor clínico y pronóstico. Aunque la BPL se ha estudiado desde los años 90 como un indicador de
variabilidad, la literatura actual no demuestra un valor añadido claro y
consistente de la BPL sobre los índices promedio de PA ambulatoria (24h,
diurna, nocturna) para predecir resultados adversos en adultos (21).
A pesar de que las asociaciones de la BPL con
el daño a órgano blanco, como la hipertrofia ventricular izquierda (HVI), han
sido demostradas, la evidencia acumulada no sustenta su uso en la toma de
decisiones clínicas. Esto es influido por la escasez de estudios que aborden el
impacto o el abordaje terapéutico de los valores de la carga, a partir del año
2000 (21,22).
Las guías de MAPA de la European Society of
Hypertension (ESH) ya en el año 2014, estipularon que la BPL debe incluirse
en los informes de investigación, pero es prescindible en los informes clínicos;
en las guías más recientes no se ha vuelto a abordar el tema. No obstante, una
BPL elevada se asocia con un mayor riesgo de HVI y tambien se ha correlacionado
con marcadores de aterosclerosis carotídea (como el grosor íntima-media de la
carótida común)(17,18).
|