Luego de una extensa revisión de la literatura existente planteamos una
relación entre los factores vasculares, inmunológicos e infecciosos que predisponen a la aparición de una úlcera
crónica. Las úlceras crónicas se inician por medio de una lesión del lecho
vascular que causa la isquemia y necrosis del tejido. La isquemia ocurre por el
aumento de la presión vascular (venosa o arterial). El aumento de la presión
desarrolla un microambiente que induce la activación de las células
endoteliales y el sucesivo aumento de expresión de las moléculas de adhesión
celular: LFA-1, ICAM-1, VCAM-1, CD11b/CD18 y selectina-L, promoviendo la
activación, extravasación y migración exagerada de leucocitos (monocitos,
neutrófilos, linfocitos) y macrófagos como una respuesta ante la lesión del
tejido. Adicionalmente el endotelio secreta factor activador plaquetario
promoviendo la formación de trombos co-causando anoxia. Las células extravasadas, causan la acumulación de citocinas IL-1a, IL-1b, IFN- g, IL-12, IL-8, IL-6, TNF-a,
prostaglandinas de generación tipo 4 (A4, B4, C4, D4), leucotrienos y especies
reactivas de oxígeno. En condiciones normales, estas no serian consideradas
tóxicas para el organismo, sin embargo debido a la reacción exagerada, se
acumulan en grandes cantidades creando un ambiente hiper-inflamatorio. Las
sustancias secretadas nuevamente, inducen la quimiotaxis de más células
inflamatorias no específicas, aumentando aun más la inflamación y mediadores
químicos provenientes de las células involucradas amplificando la reacción de
forma cíclica.
El pie diabético se caracteriza por causar un aumento de la presión en
los vasos de mediano y gran calibre, ocluyendo la luz vascular. La isquemia
crea un ambiente óptimo para la colonización bacteriana anaerobia. La hipoxia
es la fuente de la acumulación de desechos tóxicos que causan la necrosis del
tejido que junto al TNF-a promueven la apoptosis de las células. La
discontinuidad de la barrera epitelial y el microambiente anaerobio promueve la
colonización por las bacterias oportunistas como M. ulcerans y P. aeruginosa. La barrera epitelial es la primera línea de defensa contra los
microorganismos invasores, la necrosis del tejido concluye en la disolución
parcial de esta barrera, sirviendo como puerta de entrada a bacterias
colonizadoras. Debido a la isquemia producida por diversos factores la herida
constituye un nicho óptimo favoreciendo la permanencia, desarrollo y
reproducción del microorganismo invasor.
La mycolactona de M. ulcerans se
especializa en la inactivación de linfocitos y macrófagos, produce una
respuesta de hipersensibilidad tipo IV y síntesis de anticuerpos, causando la
necrosis del tejido y un proceso de
inflamación crónica que va a evitar la cicatrización del tejido.
Los biofilms al igual que la mycolactona evitan la degradación de los
neutrófilos, persistiendo estos por más tiempo que el habitual, promoviendo una
apoptosis errónea. Estos son degradados de manera inadecuada liberando enzimas
líticas metaloproteinasas y elastasa, que al ser liberadas en el área
incorrecta, dañan el tejido circundante. Aumentando la activación de las
células, amplificando adicionalmente el reclutamiento de nuevas células
proinflamatorias, que secretaran más citocinas.
Se evidencia que una elevada producción de IL-10 por Th2, se encuentra
implicada en la baja respuesta de IFN-g específica
frente a M. ulcerans. Esta producción
inadecuada de citocinas desequilibra el sistema inmunitario de los pacientes
infectados con M. ulcerans, en donde
se desarrolla la úlcera de Buruli.
El modelo que integra los diferentes factores patogénicos presentados
anteriormente se presenta a continuación en la figura 6.
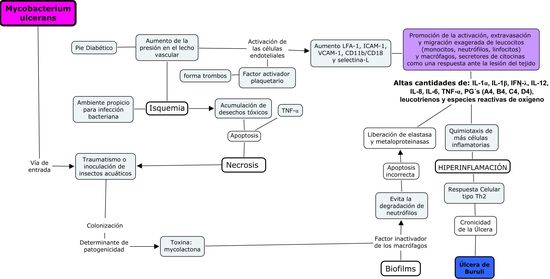
Figura 6.- Modelo de integración entre la
patología vascular, inmunológica e infecciosa.
A MANERA DE CONCLUSIÓN
La cronicidad de una lesión se debe a una
respuesta exacerbada que se torna dañina para el tejido o para el huésped en
general. En muchos casos la permanencia de una úlcera es causada por una
respuesta inmunitaria que no logra eliminar, suprimir o controlar el factor causal.
Durante una respuesta ante una úlcera crónica
el perfil de citocinas predominante es: valores aumentados de IL-8, IL-1a y TGF-b, IL-12, INF- g, TNF-a, características de la
respuesta de tipo Th2, es decir una respuesta principalmente humoral, en la que
se activan células plasmáticas y por ende secreción de anticuerpos, que muchas
veces agravan la lesión atacando al tejido del hospedador e impidiendo su
cicatrización.
En el caso contrario, cuando se evidencia una
mejoría, la respuesta es dirigida principalmente por las células Th1, es decir,
una respuesta netamente celular, con la participación de las citocinas IL-10 y
TNF-g, que suprimen la respuesta de las células Th2.
El tratamiento ideal para resolver este tipo
de lesiones seria aquel que busque controlar y lograr una estabilización de la
respuesta de células Th2 sin suprimirla
por completo y así atenuar los síntomas de la inflamación crónica, favoreciendo
la cicatrización del tejido y la desaparición de la lesión.
Durante la respuesta inmunitaria ante este
tipo de situaciones se liberan gran cantidad de metabolitos proinflamatorios
causando: aumento de la permeabilidad vascular,
acumulación de células del sistema inmunitario, contracción del músculo
liso, disminución del diámetro de la luz de los vasos, aumento de la expresión
de moléculas de adhesión celular, aumento de secreción de sustancias que se
tornan tóxicas para el organismo cuando se presentan en exceso, presencia de
fibroblastos atrofiados y finalmente edema.
En úlceras de diferentes etiologías se
observa como factor común que impide la cicatrización, el factor inactivador de
los macrófagos, que inhibe la producción de ciertas citocinas, por lo que se debe lograr que la
medicación promueva la activación de los
macrófagos y regule la respuesta llevándola a condiciones normales, caracterizada
por la producción de factores que activan a los macrófagos con la consiguiente
degradación del patógeno o de las células que están respondiendo de manera
agresiva contra el huésped.