Pie diabético
Bajo
la denominación de pie diabético han quedado englobados distintos tipos de
fenómenos que, aunque obedecen a distintos mecanismos etiopatogénicos, tienen
de común la localización en el pie de estos pacientes. Existe un acuerdo
universal en los factores determinantes principales: isquemia, neuropatía e
infección. Más de uno de estos factores, y en ocasiones los tres, participan en
su aparición. Se ha estimado que
del 85 al 90 % de todas las amputaciones de causa no traumática se
producen debido a la diabetes y algunas de ellas son debidas a la neuropatía y
a la infección con énfasis en la isquemia (producida por la oclusión de las
arterias más pequeñas por debajo del nivel poplíteo y particularmente las del
pie mismo). La neuropatía puede causar infección y destrucción del antepié,
originando el 20% de las gangrenas diabéticas, mientras que el 80
%restante son debidas a la insuficiencia vascular.
Un
estudio epidemiológico realizado demostró que las tasas de mortalidad y amputaciones
mayores estaban altamente correlacionadas con el tipo de lesión inicial del
pie. Encontrándose particularmente elevadas cuando dicha lesión consistía en una gangrena isquémica. A la vez
se cuestiona si la lesión nerviosa es metabólica o isquémica, o existe una
suma de factores. Por lo tanto en las personas diabéticas las lesiones
gangrenosas de los dedos son una consecuencia de la isquemia y el mal
perforante plantar depende de otra causa.
La
microangiopatía puede ser responsable de la neuropatía, y su típica expresión
el mal perforante plantar por lesión de los vasa nervorum, y en la
macroagniopatia, por la lesión de los vasa vasorum. El engrosamiento de la
membrana basal de capilar siendo una barrera para el pasaje de las células
blancas del compartimiento vascular a las zonas afectadas favorece la
infección.
En
función de todas las consideraciones anteriores se clasifica el pie diabético,
desde el punto de vista clínico, en dos grandes grupos: el pie diabético isquémico, cuando la lesión inicial es de tipo
úlcera o gangrena isquémica, con independencia de que exista o no infección
sobreañadida; y el pie diabético neuroinfeccioso,
cuando la lesión inicial es de tipo mal perforante plantar, absceso, flemón
difuso o de una asociación de estos, como habitualmente sucede.(13)
Trastornos
inmunológicos:
En los pacientes diabéticos existen alteraciones
inmunológicas las cuales afectan el transporte transcapilar de las células a el
espacio extravascular, acumulándose
granulocitos en la superficie; macrófagos, CD3, CD1, células de Langherhans en
la epidermis y fibroblastos en los márgenes de las úlceras.
También se encuentra el incremento de la expresión de
moléculas de adhesión responsables de la extravasación, las cuales no se
relacionan con el aumento de células inflamatorias en la úlcera por el pie
diabético.
La curación de la úlcera en el pie diabético está obstaculizado
por mecanismos que disminuyen la acumulación de leucocitos, no hay incremento
de la migración de estos y puede haber
un mal funcionamiento de las células de la piel. Las células destinadas para la
cicatrización están disminuidas o anormales y se ven evidenciadas las fases de
la inflamación, que son:
Ø
Rodamiento: empieza cuando los leucocitos se adhieren
de forma laxa a la pared del endotelio por una interacción de baja afinidad de
una selectina y carbohidratos. Las citocinas inducen en el endotelio la
expresión de moléculas de adhesión de las familias de las selectinas E y P que
se fijan a la molécula de adhesión celular similar a mucina en la membrana del
leucocito.
Esta interacción con el endotelio dura poco tiempo por
la fuerza que tiene la sangre circulante que acaba de desprender la célula; por
lo que las moléculas de selectina se ubican una sobre otra célula endotelial, y
además se vuelve a fijar el leucocito fenómeno conocido como rodamiento. Las
principales células que llegan al endotelio y extravasan los tejidos son los
neutrófilos, posteriormente migran los monocitos y por último los linfocitos B
y T.
Ø
Activación de quimioatrayentes: al final del
rodamiento se activan las citocinas expresadas en la superficie del endotelio y
el repertorio de receptores en leucocitos, proporcionan un grado de
especificidad en el reclutamiento de glóbulos blancos en el sitio de infección.
Ø
Paro y adhesión: las citocinas unidas a su receptor de
superficie en leucocitos da por resultado un cambio de conformación y el
agrupamiento de integrinas sobre el leucocito, permitiendo que se unan con más
firmeza al endotelio, reduciendo la probabilidad de ser arrastrado por la
sangre.
Ø
Migración transendotelial: los leucocitos se comprimen
para pasar por dos células del endotelio sin alterar la barrera endotelial y
esto se debe a una interacción homotípica entre PECAM1 endotelial y PECAM1
leucocítica.
Por último obtenemos que en el pie diabético hay una
interacción entre las células de la piel y células del infiltrado y que las
primeras células que se encuentran capaces de cicatrizar son los granulocitos,
produciendo aumento de las células de Largherhans.(13)
La figura 2, resume la causalidad multifactorial de las úlceras en el
pie diabético.
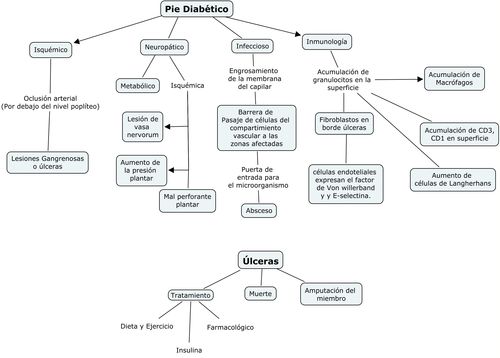
Figura 2: Etiopatogenia del pié diabético.