Paciente
Masculino de 64 años de edad, conductor de transporte público con antecedentes
mórbidos de diabetes tipo 2, residente
en Santo Domingo, República Dominicana, el cual acude por presentar lesión
ulcerada en surco nasal izquierdo la cual comunica con seno maxilar ipsilateral con abundantes secreciones, edema
periorbitario con afección visual y pérdida
de tejido de alar nasal de 1 mes de evolución. Al examen físico de
otorrinolaringología se encuentran como hallazgos positivos una lesión
comunicante con seno maxilar izquierdo con salida de secreciones amarillentas,
edema periorbitario con afección visual, ulceración de ala nasal izquierda y
abundantes secreciones amarillentas en fosa nasal. Una tomografía axial
computarizada (TAC figura 6) de nariz y senos paranasales revela tejido en seno
maxilar izquierdo con fistula hacia la
pared anterior del maxilar y producción
de gas, ausencia de la parte más
anterior de la pared superior del seno maxilar y extensión a orbita
ipsilateral.
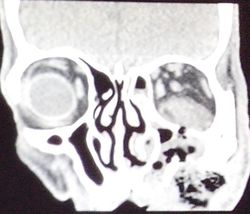
Figura 6. TAC de nariz y senos
paranasales con corte coronal mostrando invasión ocular izq. Así como afección
de tejidos blando a de la hemicara izq, causada por la ulceración.
Antecedentes de
traumas, transfusiones, alérgicos y cirugías previas negadas. Hábitos tóxicos
café desde la niñez, tabaco desde la adolescencia hasta hace 6 meses que lo abandonó,
alcohol habitualmente. Previa evaluación se decide su ingreso para fines de
diagnóstico y tratamiento.
En Fecha
27/7/13, es llevado a quirófano con diagnóstico pre
quirúrgico de: sinusitis complicada con el siguiente reporte quirúrgico:
Operación realizada:
uncinectomia + antrostomia maxilar + toma de biopsia y cultivo + lavado de seno maxilar izquierdo.
Con los siguientes hallazgos: Pared medial del maxilar en meato inferior
erosionada, abundante tejido rodeado de secreciones amarillentas dentro del
seno maxilar izquierdo, La lesión invade cornete medio, techo de seno maxilar
izquierdo erosionado y flotante, lamina papirácea integra.
Técnica
Previas medidas
de asepsia y antisepsia y bajo anestesia general inhalatoria se introduce lente
de 30 grados en fosas nasales y comunicación en surco naso geniano, se realiza
uncinectomia y antrostomia maxilar amplia, se toma biopsias y cultivos de
dentro de seno maxilar y fosa nasal izquierda, se retira lámina ósea flotante perteneciente al techo de
maxilar, pared posterior no se visualiza por abundante
tejido ocupando maxilar. Se lava y se deja gaza furacinada.
Examen físico
Ulceración en
mejilla, ala nasal izquierda y surco nasogeniano izquierdo con comunicación a
seno maxilar ipsilateral con secreciones y afección ocular (Figuras 7a y 7b).
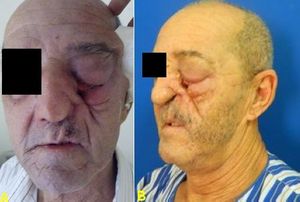
Figura 7. A y B. Paciente con ulceración en mejilla y surco
naso geniano con comunicación a seno maxilar izquierdo.
Reporte
quirúrgico
Diagnóstico pre
quirúrgico: sinusitis complicada
Diagnóstico post quirúrgico: sinusitis complicada vs sinusitis micótica
Operación realizada: uncinectomia + antrostomia maxilar + toma de biopsia y cultivo + lavado de seno maxilar izquierdo.
Hallazgos:
-Pared medial
del maxilar en meato inferior erosionada
-Abundante tejido rodeado de secreciones amarillentas dentro del seno maxilar
izquierdo
-La lesión invade cornete medio
-Techo de seno maxilar erosionado y flotantes
-Lamina papirácea integra
Técnica
Previa
anestesia general inhalatoria se introduce lente de 30 grados en fosas nasales
y comunicación en surco naso geniano, se realiza uncinectomia y antrostomia
maxilar amplia, evidenciando hallazgos antes mencionados, se toma biopsias y
cultivos, se retira lámina ósea flotante perteneciente al techo de maxilar,
pared posterior no se visualiza por abundante tejido ocupando maxilar. Se lava
y se deja gaza furosinada. Con la sospecha de un hongo y como medida preventiva
se le indica Fluconazol de 400 mg cada 24 horas hasta obtener los resultados de
la biopsia.
Diagnóstico de laboratorio:
Las
biopsias fueron enviadas a los laboratorios para estudios tanto microbiológicos,
histopatológicos como micológicos. Las muestras
de tejido fueron cortadas con
bisturí estéril en pedazos
pequeños y separadas en dos partes. Una
porción fue examinada usando la microscopia directa con KOH
(Figura # 8), en donde se
observaron múltiples hifas cenocíticas y
dicotómicas. Las porciones restante de la
muestra fueron inoculadas en Sabouraud
dextrosa agar cloranfenicol y Micosel
agar, e incubados en 25 º C y 37 º C con chequeo diario.
Una colonia de crecimiento rápido, algodonosa, de color blanco a amarillo tornándose gris a medida que envejecía, se observó
en los medios de Sabouraud agar a 37 º C, pero
sin proliferación en el Micosel agar y en los que habían sido incubados a 25 º C (Figura # 9).
Se aisló e identificó un Mucor sp. por las
morfologías macroscópicas y las microscópicas observadas en preparaciones con azul de lactofenol, en la cual se
visualizó desarrollo de abundantes
esporangióforos los cuales eran simples
largos y erectos, terminando en una esporangia globosa, multiesporada (Figura #10). Los cultivos microbiológicos resultaron
negativos y la histopatología reveló la presencia de hifas aseptadas.
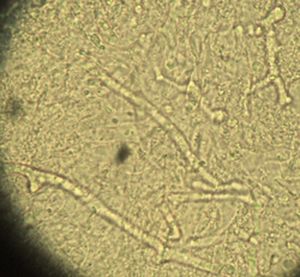
Figura 8. Muestra de tejido tratada con KOH, se observan hifas anchas sin septos.

Figura 9. Cultivo de
5 días de crecimiento en Sabouraud dextrosa agar cloranfenicol a 37 ̊ C
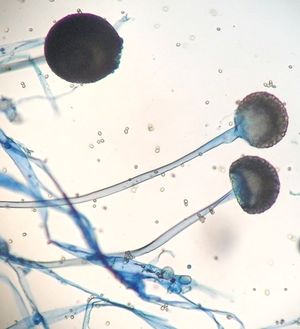
Figura 10. Preparación del cultivo en coloración de azul de lactofenol, mostrando esporangia,
columella y esporangiosforos de Mucor sp
Con este diagnostico se le indica tratamiento con
Anfotericina B desoxicolato, el cual fue
rechazado por el paciente, se inicia la
realización de estudios complementarios para determinar viabilidad del globo
ocular afectado y opciones de reconstrucción, sin embargo el paciente solicita su egreso del hospital en contra de las
recomendaciones médicas.